La question de la mobilité avec une fissure du ménisque préoccupe de nombreuses personnes impliquées dans l’accompagnement et le soutien de membres d’une communauté, qu’il s’agisse d’adultes actifs ou de responsables pastoraux confrontés à des douleurs articulaires. Dans cette lecture, vous trouverez des repères pratiques pour comprendre si la marche reste possible, reconnaître les signaux d’alerte et adapter vos comportements pour limiter les risques d’aggravation.
Comprendre la fissure du ménisque et son rôle dans le genou
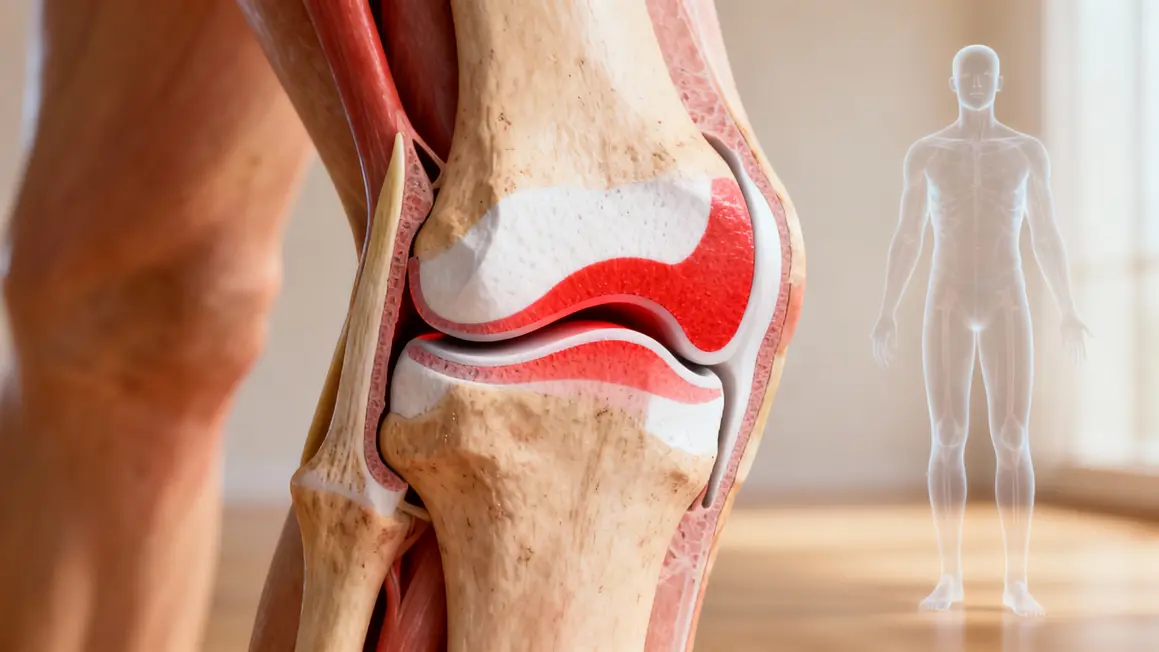
Le ménisque, constitué essentiellement de fibres de collagène, soutient l’articulation du genou en amortissant les chocs et en répartissant les charges. Il intervient dans la stabilité, la lubrification articulaire et la protection des structures osseuses. Une fissure correspond à une déchirure partielle ou totale du cartilage, provoquée par un effort soudain – comme une torsion ou un choc – ou une usure progressive liée à l’âge.
On distingue les lésions stables, où le cartilage reste fonctionnel et la gêne demeure limitée, des lésions instables susceptibles de déclencher des blocages ou une instabilité flagrante (sensation de genou qui lâche). La localisation de la fissure influence l’évolution : les lésions en zone « rouge » (bien vascularisée) bénéficient d’une capacité de cicatrisation supérieure à celles situées en zone « blanche » (faiblement irriguée).
Symptômes et signaux qui doivent alerter
Douleur localisée sur le côté du genou, intensifiée lors de mouvements de flexion ou de rotation, gonflement articulaire, sensation de « grippage » et impossibilité de tendre complètement la jambe sont des symptômes évocateurs d’une fissure méniscale. Certains cas présentent une sensation d’instabilité à la marche ou en station debout. L’apparition de chaleur et de rougeur, ou tout blocage complet du genou, impose un avis spécialisé sans attendre.
| Symptômes | Signification |
|---|---|
| Douleur localisée | Zone affectée par la fissure, inflammation active |
| Gonflement | Œdème ou réaction inflammatoire |
| Blocage articulaire | Mobilité réduite ou interrompue |
| Instabilité | Appui incertain, genou qui lâche |
| Chaleur/rougeur | Inflammation sévère, consulter rapidement |
Diagnostic médical et critères de suivi
L’examen clinique reste la première étape : palpation, analyse de la mobilité et recherche des douleurs spécifiques. Une IRM ou une arthro-IRM confirment la nature et la localisation de la fissure. Le choix du traitement varie en fonction du type de lésion, du niveau de gêne fonctionnelle et de la prise en charge antérieure.
Peut-on marcher avec une fissure du ménisque ? Focus sur les situations et précautions
La possibilité de marcher dépend du type de fissure. Pour une lésion stable sans blocage sévère ni douleur intense, la marche modérée reste envisageable si elle s’accompagne de mesures d’attention : durée limitée, appui sur surface plane, chaussures amortissantes et pauses fréquentes. Les lésions instables, ou situées en zone mal vascularisée, imposent d’éviter la charge excessive et de limiter les déplacements avec, si nécessaire, l’aide de béquilles ou d’une genouillère.
À retenir : jamais forcer lors de douleurs vives ou d’accrochage du genou ! Une reprise graduelle après chirurgie (méniscectomie ou suture) doit strictement suivre les recommandations médicales. En cas de doute, le recours à un professionnel de santé est indispensable.
Approches conservatrices pour traiter la fissure

Le repos actif, la méthode RICE (application de glace, compression adaptée, élévation du membre) et la mobilisation douce encadrée par un kinésithérapeute constituent la base du traitement conservateur. Il est déconseillé d’immobiliser totalement le genou pour éviter une perte musculaire. Les exercices de renforcement du quadriceps et des ischio-jambiers, adaptés à la douleur et validés par le thérapeute, sont essentiels.
| Traitement | Objectif | Fréquence |
|---|---|---|
| Repos actif | Maintenir une mobilité contrôlée | Selon phase de récupération |
| Glace | Réduire inflammation | 20 min toutes 6h, premiers jours |
| Compression | Stabiliser et prévenir l’œdème | Bandage ou genouillère adapté |
| Renforcement musculaire | Soutenir le genou, prévenir l’instabilité | Exercices quotidiens structurés |
La prise ponctuelle d’anti-inflammatoires peut aider, toujours sous validation médicale.
Indications pour la chirurgie et impacts sur la récupération
Lorsque la fissure est instable, douloureuse ou résistante aux traitements conservateurs, la chirurgie s’envisage selon l’avis du spécialiste. Deux techniques dominent : méniscectomie partielle (ablation du segment lésé) et suture méniscale (réparation ciblée et immobilisation prolongée). L’impact sur la mobilité et la durée de la réhabilitation diffère : récupération plus rapide après méniscectomie, prudence et suivi régulier après suture.
Adapter son quotidien et reprendre une activité
La vie avec une fissure méniscale impose de revoir certains gestes : privilégier la planification des déplacements, utiliser des chaussures amortissantes, éviter les flexions forcées, songer à surélever la jambe lors des temps de repos. La genouillère adaptée et les béquilles sont des alliées dans les phases douloureuses. Pour les activités professionnelles ou sportives, misez d’abord sur des exercices doux : marche sur terrain plat, piscine, vélo statique, puis progressez graduellement.
Le rôle déterminant du kinésithérapeute dans le rétablissement
Un accompagnement spécialisé optimise la récupération. La rééducation doit viser la proprioception et le renforcement des muscles stabilisateurs, tout en évitant la surcharge. Le choix d’un kinésithérapeute expérimenté en traumatologie du genou favorise une progression ajustée, en phase avec les réalités du terrain et les exigences d’une vie pastorale ou communautaire active.
Pour éviter d’aggraver une fissure du ménisque, il est crucial de connaître les causes et solutions en cas de mal aux genoux en faisant du squat.
Pour mieux comprendre les similitudes entre une fissure du ménisque et une fracture plateau tibial temps de guérison et vécus issus des forums, il est essentiel d’analyser les retours d’expérience disponibles.
Pour mieux comprendre comment adapter votre mobilité après une blessure au genou, consultez notre guide sur marcher sans béquille après fracture : 4 clés pour une reprise sûre et progressive.
Limites et complications à surveiller
La récupération peut être freinée par une reprise trop précipitée, un retour prématuré à la marche intensive ou une absence de suivi médical. La dégénérescence du cartilage et l’instabilité chronique sont des complications observées, prévenues par la régularité des exercices de renforcement, le respect des protocoles et une bonne hygiène de vie.
| Complication | Prévention |
|---|---|
| Instabilité persistante | Renforcement musculaire, dispositifs de soutien |
| Dégénérescence du cartilage | Hygiène de vie, respect des délais de reprise |
| Douleur chronique | Suivi médical spécialisé |
FAQ autour de la fissure du ménisque
- Combien de temps avant une marche sans douleur ? Selon la gravité et la prise en charge, la gêne disparaît en quelques semaines pour une lésion légère, jusqu’à plusieurs mois après chirurgie.
- Quels exercices éviter ? Sauts, torsions, flexions profondes et charges excessives. Privilégier la mobilisation douce.
- La fissure peut-elle guérir spontanément ? Oui, dans certains cas, pour les lésions en zone périphérique et si le genou repose activement.
- Comment réagir à un gonflement persistant ? Appliquer la méthode RICE et consulter sans délai si le genou demeure douloureux.
- La chirurgie est-elle systématique ? Non, elle est réservée aux cas instables ou résistants aux soins conservateurs.
Une fissure du ménisque soulève des questions pratiques au sein des équipes pastorales, notamment pour accompagner l’activité physique des membres touchés et adopter les bons réflexes en cas de difficulté. Prendre conseil auprès de professionnels, rester vigilant sur les signaux corporels et structurer les efforts dans la durée sont des clés pour préserver le mouvement sans risquer de compromettre la santé du genou.
Quels ajustements avez-vous mis en place pour vivre, soutenir ou conseiller face à une blessure articulaire dans votre pratique communautaire ? Partagez vos retours en commentaire et échangez avec les autres responsables. Si ces informations vous ont été utiles, n’hésitez pas à les partager dans vos réseaux pour équiper d’autres équipes.
Pour aller plus loin sur les démarches de suivi et de rééducation, vous pouvez vous référer aux documents et recommandations issus de la Haute Autorité de Santé ou de la Société Française de Chirurgie Orthopédique et Traumatologique.
Quelles autres questions sur la mobilisation, la santé articulaire ou l’accompagnement souhaitez-vous explorer pour renforcer vos compétences ? Déposez vos suggestions ou situations vécues, nous enrichirons nos dossiers selon les besoins du terrain.


